- VER TELÉFONO
- 2487 0180*
- HORARIO: L a V: 07:30-18:00 - S y D.: 08:00-14:00
- PORTAL DE RESULTADOS
- inicio
- quiénes somos
- pruebas
- Técnicas Especiales
- política de calidad
- instituciones y médicos
- pacientes
- blog
- contacto
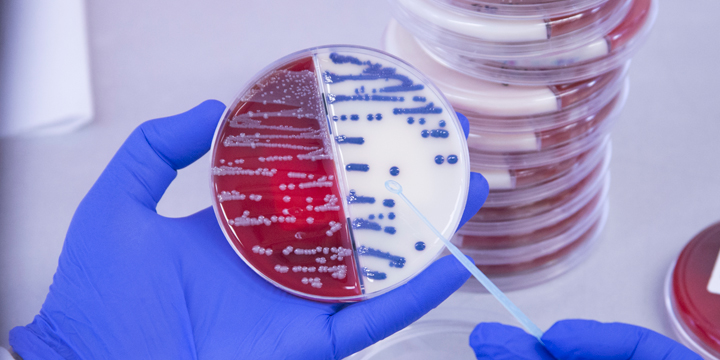
En los últimos años se han desarrollado innumerables avances en las enfermedades infecciosas desde el punto de vista científico. Se ha avanzado en el diagnóstico, en el conocimiento de los mecanismos patogénicos de las infecciones y en los tratamientos.
Recientemente la pandemia de COVID puso en primerísimo plano las infecciones virales. Hoy escuchamos a los jóvenes hablando de cómo se contagia el COVID, cómo se debe prevenir, los síntomas de las personas, comparamos, recomendamos, etc. El avance en la prevención con vacunas que ha implicado esta pandemia ha sido realmente impresionante, avanzando en 1-2 años lo que de otra manera hubiera demorado varios.
Pero hoy, vamos a cambiar un poco de tema. Nos vamos a referir a las infecciones bacterianas. En una primera instancia parece que no hay avances significativos porque no son necesarios, que no hay verdaderos problemas con las infecciones bacterianas. Lamentablemente, nada más alejado de la realidad.
Primero debemos diferenciar qué son las bacterias y en qué se diferencian de los virus. Las bacterias, por definición son organismos unicelulares que pueden sobrevivir fuera de las células eucariotas. Los virus invaden las células para reproducirse, mientras que las bacterias sobreviven en el medio extracelular y eso nos permite cultivarlas con cierta facilidad en el laboratorio, lo que hace más fácil identificarlas y estudiar su comportamiento frente a los antibióticos, medicamentos que utilizamos habitualmente para el tratamiento de las infecciones.
En los últimos años se ha avanzado en forma muy importante para lograr la identificación exacta de las bacterias.
En nuestro laboratorio, disponemos de los métodos más sofisticados a nivel mundial para su identificación, con niveles de exactitud muy altos. Disponemos del sistema Maldi-tof, que permite por medio de tecnología láser y espectrometría de masas identificar un agente bacteriano, logrando resultados muy precisos con lo que se puede tener herramientas para su uso clínico cotidiano y manejo epidemiológico de las infecciones. Esta tecnología es utilizada en forma rutinaria en nuestro laboratorio.
Disponemos también de sistemas de detección de infecciones bacterianas del tracto urinario, que permiten determinar ausencia de infección urinaria en 4 a 6 hs, permitiendo adelantar resultados en pocas horas, evitando el uso innecesario de antibióticos.
Utilizamos en forma habitual sistemas de antibiograma que nos permiten detectar no solo si un germen es sensible o resistente a un antibiótico, sino además la concentración específica necesaria de un antibiótico para inhibir una determinada bacteria.
Aquí quizás estamos entrando en uno de los mayores problemas de la medicina actual. Y es justamente el uso de antibióticos, y los mecanismos de las bacterias para resistir a los mismos.
Debemos tener claro que este no es un problema solo de los hospitales o de las autoridades de la salud. Esto afecta a toda la población y debe ser entendido por todos.
Las bacterias, enfrentadas a los antibióticos, van a intentar sobrevivir, poniendo sus múltiples mecanismos de resistencia en funcionamiento, generando variantes resistentes, de manera que los antibióticos no puedan funcionar.
Los mecanismos son múltiples y no siempre bien conocidos. Permanentemente vamos aprendiendo nuevos mecanismos de resistencia bacteriana que nos sorprenden, y se generan cepas bacterianas que se van haciendo cada vez más resistentes. A su vez, estas bacterias pueden ser portadas por las personas sin saber que las tienen, y ser trasmitidas entre las personas, pacientes, personal de la salud, etc, actuando solo si se dan las condiciones necesarias, generando infecciones por agentes multirresistentes. Esta situación la hemos vivido en los últimos años y se han presentado infecciones en pacientes por gérmenes extremadamente resistentes, en los que ningún antibiótico es efectivo.
¿Qué podemos hacer frente a esto?
La situación es compleja.
Quizás lo más importante es entender que la exposición innecesaria a los antibióticos es quizás una de las causas de todo esto. Esto significa que el uso de antibióticos debe ser restringido para las infecciones bacterianas.
La mayoría de los casos de infecciones respiratorias que se manifiestan por tos, rinitis, fiebre inicial, estornudos, son infecciones de etiología viral. En estos casos el uso de antibióticos es innecesario y no cambia para nada la evolución de la infección.
Sabemos que no solo es innecesario, sino además contraproducente ya que va generando, paulatinamente, el desarrollo de resistencia bacteriana, lo que en poco tiempo puede generar una sobreinfección bacteriana por agentes multirresistentes.
En suma y para concluir, es necesario frente a las infecciones en primer término un diagnóstico bacteriológico preciso, un estudio de sensibilidad, cuando es necesario, exacto, y uso restringido de antibióticos a los casos necesarios evitando el mal uso de este recurso médico tan importante como limitado.
© 2024 Todos los derechos reservados - Laboratorio de Análisis Clínicos | Siembrasur S.A.





